меню, что можно есть при болях при гастрите

Хронический гастрит – заболевание, которое требует постоянного контроля над ситуацией. Желательно взять за основу образа жизни здоровое питание, благодаря чему вы сведете к минимуму вероятность обострения заболевания. Боли при хроническом гастрите могут доставлять серьезный дискомфорт и нарушать привычный образ жизни. Внимательно ознакомьтесь со следующими материалом и возьмите на заметку диету при хроническом гастрите и меню, которое поможет вам победить недуг! Будьте здоровы!
Определение и виды хронического гастрита
 На латинском языке gastritis означает воспаления желудка, от грецкого γαστήρ (gaster — желудок) и -itis болезнь воспалительного характера
На латинском языке gastritis означает воспаления желудка, от грецкого γαστήρ (gaster — желудок) и -itis болезнь воспалительного характераНа латинском языке gastritis означает воспаления желудка, от грецкого γαστήρ (gaster — желудок) и -itis болезнь воспалительного характера. Основные показатели при постановке такого диагноза — наличие дистрофических, воспаленных мест на слизистой оболочке желудка. Если болезнь не лечить, основные функции органа нарушаются, особенно пострадает секреторная. Сначала заболевание протекает без симптомов.
Лишь при возникающих нагрузках на желудок происходит обострение с сильными болевыми ощущениями. Хронический гастрит — это запущенный гастрит и уже предраковое заболевание. К этой болезни ведет неправильное питание, заражение спиралевидной бактерией Helicobacter pylori, стресс, вредные привычки (курение, злоупотребление алкоголем, постоянное переедание). В 90% случаев хронического гастрита определяется бактериальный характер.
Заболеванию больше поддаются городские жители. В первую очередь, это связано с употреблением еды из продуктов неорганического происхождения. Существуют определенные симптомы болезни, которые могут возникать комплексно или отдельно. Основные из них, по которым прежде всего можно определить болезнь, следующие:
- тошнота;
- рвота;
- острая и ноющая боль верхней части живота;
- нарушение стула;
- отсутствие аппетита;
- потеря веса.
Различают гастрит с пониженной, нормальной или повышенной кислотностью желудочного сока. Соответственно курс лечения будет зависеть от результатов диагностики заболевания. Отталкиваясь от установленной формы гастрита, необходимо подбирать диету.
Общие принципы питания при хроническом гастрите
- Соблюдение режима питания. Не рекомендовано быть голодным или переедать, поэтому, нужно есть часто маленькими порциями.
- Легко усвояемая пища. Продукты должны иметь температуру тела человека. Оптимальная консистенция еды – в протертом виде.
- Важное место занимает исключение вредных привычек. После обильного переедания в сочетании с приемом алкоголя может потребоваться стационарное лечение.
- Рекомендованного меню нужно придерживаться постоянно, так как даже однократное нарушение диеты может вызвать сильное воспаление желудка.
- Категорически исключают копченые, жареные, соленые, острые продукты.
- Благотворное влияние на слизистую желудка оказывает употребление минеральных щелочных вод (Боржоми, Ессентуки). За день нужно выпивать около 2-х литров воды. Потребление жидкости зависит от уровня физической активности и температуры окружающей среды.
- Здоровое питание (достаточное количество клетчатки, минералов, витаминов, микроэлементов). Все они в большом количестве содержатся в растительных и молочных продуктах.
- Употребление растительных жиров. Известно, что жиры, содержащиеся в мясной пище, могут привести к развитию серьезных заболеваний при избыточном их употреблении. Высокий уровень холестерина провоцирует развитие атеросклероза и гипертонической болезни.
Лечение гастрита
Лечение гастрита осуществляется чаще всего в домашних условиях. Продолжительность лечения острого гастрита составляет две-три недели, хронического – до двух лет. Пациенты с хроническим гастритом находятся на диспансерном наблюдении, кроме того, два раза год они обязательно должны посещать врача.
Сбалансированное питание в комплексном лечении гастрита играет важную роль. Во время обострения хронического гастрита в независимости от того повышена или понижена секреторная функция, необходимо придерживаться принципов щажения слизистой оболочки желудка.
 Что можно кушать и что нельзя при гастрите
Что можно кушать и что нельзя при гастритеПод щажением диетологи понимают обеспечение необходимых условий для здоровья организма. А именно, больным гастритом следует исключить из рациона грубо волокнистую клетчатку (редис, брюква, репа, мюсли и отрубной хлеб, яблочная кожура), ягоды (крыжовник, смородина, виноград, финики), а также жареную на масле пищу (механическое щажение).
Химическое щажение предполагает ограничить потребление продуктов, способствующих увеличению желудочной секреции (алкоголь, воду с газами, цитрусовые, соки из цитрусовых, кофе, крепкий бульон, белокочанная капуста и черный хлеб). Под термическим щажением понимают употребление страдающими гастритом пищи температурой 15-60 градусов, поскольку слишком горячая или очень холодная пища раздражает пищевод, а холодная пища к тому же задерживается в желудке на более длительное время.
Диета достаточно сложная, поскольку она должна одновременно быть полноценной и оказывать щадящее воздействие. Употребляемая больными пища должна быть хорошо протерта, измельчена и проварена. Питание должно быть регулярным и частым, при этом объем порций должен быть не большим, поскольку больной желудок легче переваривает малый объем пищи. Промежуток между приемами пищи должен составлять около трех часов. Последний прием пищи лучше всего осуществлять за четыре часа до сна.
В первые сутки обострения гастрита лучше всего воздержаться от приема пищи. Разрешается пить минеральную воду без газа, прохладный некрепкий чай. А со второго дня следует включать в рацион свежий белый хлеб, жидкие каши, кисели, хорошо сваренное мясо, картофельное пюре на воде в жидком виде (вместо картофеля можно использовать морковь, цветную капусту), яйца всмятку, творог, не очень крепкие овощные супы.
Потребление жиров в период обострения гастрита лучше ограничить, поскольку они трудно расщепляются и задерживают пищу в желудке на более длительное время, что способствует увеличению секреции желудка (разрешено употребление растительного масла 2 ч.л. в день). Диета предполагает отказ от соленых, маринованных, копченых продуктов, а также исключение из рациона различных видов консервов и специй (кроме укропа, петрушки и сельдерея).
Строгой диеты следует придерживаться только в период обострения, а затем диету постепенно следует расширять. Больным гастритом с пониженной кислотностью необходимо включать в рацион больше продуктов, увеличивающих секреторную функцию желудка, а тем, кто страдает гастритом с повышенной кислотностью, наоборот, следует употреблять больше продуктов, снижающих активность желудочного сока.
Диета при гастрите с пониженной секрецией желудка
Диета в данном случае направлена на умеренное химическое стимулирование процесса выработки желудочного сока, при этом используя механическое щажение. Важно значение имеет прием пищи во время наступления первой фазы желудочной секреции, то есть во время начала выделения желудочного сока (когда мы видим что-то вкусное или мечтаем о еде).
Диета при гастрите с пониженной кислотностью предусматривает употребление в пищу блюд разной степени измельчения и тепловой обработки: запеченные, жаренные без корочки, отварные, тушеные, а также блюда в протертом виде из продуктов, содержащих в своем составе большое количество соединительной ткани и клетчатки.
В рацион больного разрешено включать борщи, не жирные супы на овощных, грибных, мясных и рыбных бульонах, свекольники с мелко измельченными овощами, щи из свежей капусты, свежий салат из помидоров, неострый сыр, нежирную ветчину, красную икру, пряности в умеренном количестве, кисломолочные продукты, запеченные яблоки и груши.
Рацион при данной форме гастрита должен исключать соленую и копченую рыбу, жирную пищу, газированные напитки, жирное мясо, сало свиное, мучные изделия из сдобного и слоеного теста, молочные продукты и молоко, бобовые и супы на их основе, жирные и острые соусы и приправы, окрошку, яйца, сваренные вкрутую, грубо волокнистую клетчатку (редис), грибы, грубые овощи и фрукты, виноград и виноградный сок, любые животные и кулинарные жиры.
По выздоровлении рекомендуется снять механическое и химическое ограничение в рационе и переходить постепенно на обычное здоровое питание. Однако жирные сорта мяса и птицы, животные и кулинарные жиры, сильно жареные блюда и копчености, грибы, продукты, богатые грубой клетчаткой все же стоит в свой рацион не включать. Кроме того, остается 5-6 – разовое питание маленькими порциями.
Примерное меню на период обострения гастрита
- Завтрак: овсяная каша и некрепкий чай с молоком.
- Второй завтрак: запеченное яблоко.
- Обед: бульон с фрикадельками, мясная котлета на пару и гречневая каша, компот.
- Ужин: пюре из овощей, свежий творог.
- На ночь: стакан кефира и один сухарик.
Диета при хроническом гастрите с нормальной или повышенной секрецией желудка
Питание при хроническом гастрите должно разрабатываться с учетом вида гастрита и стадии болезни. Если у вас гастрит с нормальной или повышенной кислотностью вашей целью будет снижение активности секреции желудка. Поэтому при гастрите с повышенной или нормальной кислотностью следует придерживаться диеты с механическим и химическим щажением.Спустя две недели после обострения необходимо придерживаться такой же диеты, как при гастрите с пониженной кислотностью. Однако в данном случае следует включать в свой рацион больше цельного молока и молочных продуктов, поскольку молоко обладает способностью нормализовывать повышенную кислотность. В случае непереносимости молока в чистом виде его можно разбавлять, добавлять, например, в чай, либо заменять молоко слизистыми супами.
Слизистые супы готовят из овсяной муки или крупы. Для этого 25 г крупы или муки заливают 600 мл воды и ставят на огонь. Варить следует до уварки содержимого до 250-300 мл, после чего его следует протереть его через сито и добавить вареный желток. Перед употреблением добавить 15 г сливочного масла. В такой суп разрешается добавление сливок.
Диета при гастрите с нормальной или повышенной кислотностью разрешает продукты и блюда, которые быстро покидают желудок и не повышают секрецию желудка.
К ним относят: овощные и мясные блюда в протертом виде, омлеты на пару, полувязкие каши, пшеничный хлеб, лучше подсушенный). Пища готовится на пару или подается в отварном виде и употребляется в виде пюре или кашеобразном состоянии. Количество приемов пищи в день должно быть пять-шесть. Разрешено употребление некрепких бульонов. Из мясного разрешается приготовление и употребление кнелей и фрикаделек.
Диета при гастрите с нормальной или повышенной кислотностью полностью исключает потребление жареного, копченого, а также мясных, рыбных и грибных бульонов и соусов, кофе, продуктов, содержащих пищевые волокна и соединительную ткань, консервированной продукции, квашеных и маринованных овощей, пряностей, газированных напитков, крепких овощных отваров.
 Питание при хроническом гастрите должно разрабатываться с учетом вида гастрита и стадии болезни
Питание при хроническом гастрите должно разрабатываться с учетом вида гастрита и стадии болезниПосле того, как обострение стихло, в диете постепенно снимают механические и химические ограничения, после полного выздоровления можно переходить на обычное здоровое питание. При лечении хронического гастрита с нормальной или повышенной секрецией желудка эффективно помогают маломинерализованные лечебно-столовые воды («Боржоми») без газа.
Рекомендуется больным 3 раза употреблять в теплом виде по 100 мл в день такой воды в начале курса лечения, постепенно увеличивая дозу до 200-250 мл. Воду следует пить большими глотками за час до приема пищи. В случаях изжоги и отрыжки дополнительно можно выпивать 50 мл воды после еды.
Кроме того, диета при данной форме гастрита категорически запрещает употребление обезжиренного молока и кисло-молочных продуктов, а также простых сахаров и тех продуктов, которые их содержат, выпечку, шоколад, белую пшеничную муку.
Несмотря на то, что организму при гастрите рекомендуется употреблять больше белковой пищи, все же не следует садиться на высокобелковую диету, не содержащую углеводов, необходимых для энергии. В противном случае белки будут тратиться на энергетические потребности организма, а не на строительство новых клеток.
Примерное меню на период обострения гастрита.
- Завтрак: омлет на пару, овсяная молочная каша, чай с молоком.
- Второй завтрак: молоко и один сухарик.
- Обед: суп-пюре морковно-картофельный, мясные отлеты на пару с картофельным пюре, фруктовый кисель.
- Полдник: молоко.
- Ужин: рыба в отварном виде с морковно-свекольным пюре, чай с молоком. На ночь: молоко.
Стоит отметить, что при гастрите необходимо принимать витаминно-минеральный комплекс, строго сразу после еды.
Как долго соблюдать диету
К сожалению, хроническое заболевание сопровождает человека всю жизнь. Поэтому, придерживаться рекомендованного меню необходимо в течение всей жизни. При обострении заболевания желудка соблюдается строгая диета и назначается медикаментозное лечение. На стадии ремиссии рацион постепенно расширяют.
В заключение нужно сказать, что хронический гастрит можно устранить при строгом соблюдении режима и диетических рекомендаций. Помните, лечение болезни должно быть комплексным и подбираться врачом.
http://s-zametki.ru/kollektsiya-diet/dieta-pri-gastrite https://berry-lady.ru/diety/lechebnye/1243-pri-khronicheskom-gastrite.html https://berry-lady.ru/diety/lechebnye/1243-pri-khronicheskom-gastrite.html https://zhkt.ru/zheludok/gastrit/xronicheski/obostrenie-dieta.html
Post Views: 282
Диета при хроническом гастрите желудка: особенности питания
Хронический гастрит считается часто встречающейся болезнью пищеварительных органов, при которой прогрессирует воспалительный процесс желудочной слизистой оболочки.
Как правило, заболевание возникает в результате неправильного питания, улучшить состояние здоровья больного поможет диета при хроническом гастрите.
Особенности диетического лечения при хроническом гастрите
Обычно людям, страдающим подобным заболеванием, прописывается весьма жесткая диета, требующая обязательного соблюдения полноценного рациона питания. Организм нуждается в установленном количестве белков, углеводов, витаминов, жиров и прочих полезных компонентов, потребуется составить суточную норму.
Важно, чтобы пациент часто и регулярно принимал пищу в маленьких порциях. Это называется правилом дробного питания. Главной целью считается исключение из рациона переедания, желудок с воспаленной слизистой не в состоянии справиться с большим количеством разнообразных продуктов.
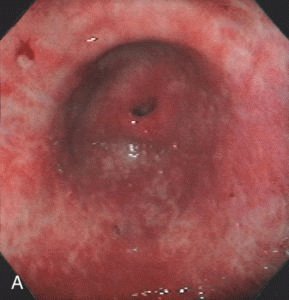

Воспалённая слизистая желудка
Эксперты советуют при наличии хронического гастрита перед употреблением блюд их тщательно протереть. Не рекомендуется употреблять одновременно жидкую и плотную еду, опасаясь спровоцировать осложнение функции желудка. От приема избранных блюд увеличивается риск усиления кислотности желудочного сока. Придётся отказаться от продуктов:
- Алкогольные напитки;
- Блюда с большим количеством соли;
- При хроническом гастрите запрещены наваристые мясные супы и бульоны;
- Кофейные напитки;
- Белокочанная капуста;
- Приправы;
- Уксус;
- Кондитерские изделия;
- Выпечка;
- Копченые блюда и прочее.
Принципы диеты при заболевании
При гастрите желудка потребляемая еда насыщается предельно большим количеством полезных компонентов. На первые двадцать четыре часа медики советуют исключить любой прием блюд, на второй день допускается употребление пищи жидкой консистенции. Приёмы распределяются на день, получается, больному нужно питаться шесть или семь раз.
Выбранные продукты обязаны быть свежими и полезными. При заболевании порой активизируется процесс омертвления желез, выделяющих желудочный сок. Потребуется придерживаться диетического лечения, причём часто назначается диета №2.

Желудочный сок человека
Особенности диеты при хроническом гастрите с повышенной кислотностью
Смысл диетического лечения заключается в задаче уменьшить количество выработанного сока желудка. Чтобы достичь наибольшего результата, потребуется исключить продукты с грубой клетчаткой. К таковым относят указанные виды продовольствий: репа, мюсли, отрубной хлеб, брюква и подобное.
Диета при хроническом гастрите с усиленной кислотностью во многом схожа с диетическим питанием пациентов, страдающих язвенным заболеванием. Назначаются диеты №1а, №16, №1 и №5. Последние две рекомендуется соблюдать в период ремиссии.
Диета при заболевании с высокой кислотностью
Усиленная секреция желудка считается весьма неприятным явлением, губительно воздействующим на желудочные стенки и на пищеварительную функцию. Пациент постоянно претерпевает дискомфорт, изжогу и частые болевые приступы.
Лечебное питание обычно содержит полезные продовольствия, не повышающие количество желудочной кислоты. При усилении обострения допускается применить ложку соды на кружку воды, чтобы уменьшить уровень соляной кислоты.
Настоятельно рекомендуется убрать томатный сок, соусы на томатной основе, свежий чеснок или лук.
Примерный диетический рацион на неделю
При обостренной стадии болезни показано держаться строгого диетического питания. Особенность заключается в том, чтобы употребленные продукты оказались протертыми, не солеными, а виды круп и макарон необходимо тщательно перемалывать перед приготовлением. Овощи и мясо готовятся паровым методом. Важно употреблять перед сном стакан простокваши.
При наличии хронического гастрита с усиленной секрецией приемы еды основываются на допустимых продуктах, разрешенных к употреблению. Благодаря правильно приготовленным блюдам и соблюдению диетических правил получится избавиться от подобной неприятности.
Примерное меню лечебного рациона на неделю:
- Понедельник. Для утренней трапезы идеально подойдет гречневая каша, чай и суфле из творога. На перекус после завтрака рекомендуется съесть одно отваренное яйцо. На обед следует приготовить кнели из мяса паровым методом, овсяный суп, пюре из свеклы или моркови и компот. На ужин рекомендуется прием рыбных котлет нежирного сорта, причём приготовить паровым способом, маленькая порция макарон. Перед сном выпить молока.
- Вторник. На завтрак больному окажется полезна овсянка из молока с мясными тефтелями, пюре из картофеля или моркови и чай. На перекус допустимо приготовление сырников с добавлением протертой свеклы. В обед приготовить суп-пюре из кабачков с добавлением гренок, вермишель и отварное мясо нежирного сорта, мелко порезанное. Для ужина весьма полезным считаются ленивые вареники и чайный напиток. Перед приготовлением ко сну допускается стакан молока и перекус одним печеньем.
- Среда. Утром лучше трапезничать яйцом всмятку, кусочком сушеного хлеба. На перекус – яблочно-морковное суфле. На обед допускается рисовый молочный суп, омлет, куриные паровые котлетки и кисель. Поужинать следует картофельно-мясным пюре, перед сном – суфле, приготовленным из творога.


- Четверг. Позавтракать лучше молочной кашей из измельченного риса, перекусить бутербродом с маслом и сыром и слабо заваренным чаем. На обед стоит приготовить суп-пюре с овощами, отваренное телячье мясо и рисовый гарнир и фруктовый мусс. На ужин сваренный картофель, отваренная рыба и шиповниковый чай. На поздний ужин рекомендуется прием стакана молока и одного сухого печенья.
- Пятница. Завтрак следует начать творожно-вермишелевой запеканкой и молочным чаем. На перекус подойдет ягодный кисель и печенье в сухом виде. В обед рекомендуется употребить куриный суп-пюре, говяжье мясо, приготовленное методом запекания, рисовый гарнир и фруктовый салат в перетертом виде. На ужин – вермишель, тефтели и чайный напиток. Перед сном разрешается прием стакана молока и сухаря.
- Суббота. На утреннюю трапезу – омлет и жидкая каша из овсянки, чай. Для перекуса – молочный кисель. Замечательной вариацией обеда считается овощной суп-пюре с добавлением сухариков, картофельное пюре и рыбные котлеты. Ужинать возможно отваренным картофелем, телячьей отбивной, шпинатом и шиповниковым отваром. На ночь выпить стакан молока и съесть ломтик сухого хлеба.
- Воскресенье. На утреннюю трапезу рекомендуется молочная каша из манки, суфле из цыпленка, на перекус – фруктовое или ягодное пюре и чай. В обед необходим прием овощного супа-пюре и запеченных фруктов, к примеру, яблок. На ужин разрешается съесть овощи, куриный фарш, молочный пудинг, чай. На ночь рекомендуется прием стакана молока.
Подобным образом лечебный питательный рацион станет ответом на вопрос больных, какая диета при хроническом гастрите с усиленной секрецией обязательна для выздоровления. Если сопровождать диетическое лечение приемом медикаментозных средств, выздоровление наступит значительно раньше.


Хронический гастрит: диета при заболевании с пониженной кислотностью
При подобном виде заболевании специалисты часто назначают пациентам способ диетического питания, оказывающий химический и механический щадящий эффект. Нужные продукты должны включать максимальное количество белков и витаминных компонентов, признанные важными частями, отвечающие за восстановительную функцию воспаленной желудочной оболочки.
Подобная диета соблюдается на протяжении семи – десяти дней. Если состояние пациента тяжелое, врач увеличит срок. Пациентам назначаются следующие виды диеты: №1а, №16, №1 или №5.
Выделяют правила, которых потребуется придерживаться при низком уровне секреции:
- При наличии хронического гастрита с пониженной кислотностью обязательным аспектом лечебного питания станет прием минеральной воды;
- Прием пищи всегда должен происходить в спокойной обстановке;
- Полагается тщательно пережевывать пищу в течение 25 сек;
- Перед каждым приемом пищевых продуктов следует выпивать полстакана минералки без газов. Потом медики рекомендуют принять лечь на бок. Полежать 5 мин, перевернуться на другой бок.
Диетическое питание при хроническом гастрите с низкой секрецией необходимо, чтобы улучить работу пищеварительной системы. В течение ремиссионного периода требуется составить список продуктов, благодаря которым получится создать правильное рациональное питание.
Продукты, разрешенные диетическим питанием
Многие люди, страдающие хроническим гастритом с пониженной кислотностью, задаются вопросом, как питаться, какие продукты допустимы для употребления. Медики выделяют особые продукты, что разрешаются для приема:
- Сухари, печение сухого вида, подсушенный хлеб;
- Жидкие супы, каши и макаронные продукты;
- Нежирные мясные или рыбные бульоны, а также разрешаются овощные и грибные бульоны;
- Печеная, отварная или тушеная рыба (мясо) без корочки нежирного сорта;
- Вареные, тушеные, измельченные овощи;
- Корица, ваниль, лавровый лист;
- Кефир или простокваша, некислый творог в измельченном виде;
- Неострый измельченный сыр;
- Каши из гречи, овсянки, риса, перловки или пшенки. Допускается приготовление на молоке;
- На десерт разрешается прием зефира, варенья из ягод или фруктов, меда, сахара и натурального мармелада;
- Мятные клюквенные, шиповниковые, ромашковые отвары, зеленый чай, иногда пациентам дозволяется добавить в рацион кофе или молочное какао.
Как правило, при обострении заболевания хронической степени в борьбе поможет лишь правильное питание. Что касается лекарственных средств, они способны уменьшить болевые симптомы.
Достичь ремиссии при хроническом гастрите возможно исключительно благодаря комплексу мероприятий, включающих строгое соблюдение диетического лечения.
Диета при атрофическом гастрите желудка и меню на неделю
 Такое заболевание, как атрофический гастрит, является довольно сложной патологией, поскольку наряду с воспалительным процессом происходит атрофия слизистой оболочки и железистых тканей. Клетки и ткани желудка постепенно меняют свою структуру до полного или частичного отмирания, что непосредственно влияет на пищеварительную функцию. Нарушаются: секреция слизистой оболочки, производство ферментов, расщепление и абсорбция веществ, необходимых для организма. Со временем желудок прекращает «принимать» любую пищу, и процент питательных веществ, попадающих в организм, становится неприемлемо малым. В результате страдает не только пищеварительная система, но и весь организм человека.
Такое заболевание, как атрофический гастрит, является довольно сложной патологией, поскольку наряду с воспалительным процессом происходит атрофия слизистой оболочки и железистых тканей. Клетки и ткани желудка постепенно меняют свою структуру до полного или частичного отмирания, что непосредственно влияет на пищеварительную функцию. Нарушаются: секреция слизистой оболочки, производство ферментов, расщепление и абсорбция веществ, необходимых для организма. Со временем желудок прекращает «принимать» любую пищу, и процент питательных веществ, попадающих в организм, становится неприемлемо малым. В результате страдает не только пищеварительная система, но и весь организм человека.
Как может помочь лечебная диета
 При изменении питания можно облегчить работу поврежденных органов. Следует употреблять безвредную пищу, тогда организм будет снабжен полезными элементами и витаминами; прохождение пищи будет происходить быстрей через желудочно-кишечный тракт. Более того, желудку будет легче работать, что уменьшит боли.
При изменении питания можно облегчить работу поврежденных органов. Следует употреблять безвредную пищу, тогда организм будет снабжен полезными элементами и витаминами; прохождение пищи будет происходить быстрей через желудочно-кишечный тракт. Более того, желудку будет легче работать, что уменьшит боли.
Цели изменений в питании:
- остановить гиперплазию слизистой оболочки желудка;
- восстановление моторики и секреции желудка;
- нормализация функции кишечника;
- стабилизация уровня гемоглобина в крови.
Принципы диетического питания для различных форм заболеваний
В этой статье мы поговорим о том, какой диеты необходимо придерживаться при различных типах заболеваний, чтобы она была наиболее эффективна при атрофическом гастрите, и в каких ситуациях ее можно назначить, а также проанализируем возможные варианты меню и ежедневных рационов во время лечения заболевания.
Диета при хроническом атрофическом гастрите
 Хроническая форма заболевания — долговременная болезнь, требующая длительного лечения. Провоцирующим фактором в развитии болезни является неправильная диета, употребление алкогольных напитков, частый прием лекарств — все это нарушает естественное производство соляной кислоты и пищеварительных ферментов.
Хроническая форма заболевания — долговременная болезнь, требующая длительного лечения. Провоцирующим фактором в развитии болезни является неправильная диета, употребление алкогольных напитков, частый прием лекарств — все это нарушает естественное производство соляной кислоты и пищеварительных ферментов.
При атрофии слизистой оболочки любой гастроэнтеролог будет настаивать на соблюдении диеты. Как правило, рекомендуется щадящая пища. Дегенеративные изменения в стенках желудка чаще всего уменьшают выработку соляной кислоты, поэтому употребляемая пища должна способствовать ее производству, усиливать ферментативную функцию пищеварительной системы. Необходимо контролировать потребление всех необходимых витаминов и питательных веществ с пищей.
Диета при очаговом атрофическом гастрите
 Очаговый гастрит характеризуется образованием зон атрофии стенок желудка. Говоря иначе, в желудке есть зоны, которые перестают выполнять секреторную функцию, поскольку железистая ткань частично заменяется эпителием.
Очаговый гастрит характеризуется образованием зон атрофии стенок желудка. Говоря иначе, в желудке есть зоны, которые перестают выполнять секреторную функцию, поскольку железистая ткань частично заменяется эпителием.
Чаще всего в фокальной форме заболевания назначается рацион № 1а, через некоторое время пациент переходит на диету № 2. Кроме того, питьевая минеральная вода, такая как Нарзан, Ессентуки-4 или Ессентуки-17, рекомендуется за 15-20 минут до еды.
Рекомендовано пить травяные чаи на основе листьев подорожника, зверобоя, полыни за полчаса до еды.
Запрещается употреблять алкоголь, а также продукты питания и продукты питания, которые могут повредить уже страдающую слизистую желудка. Если такие меры не будут приняты, лечение может длиться очень долго или не приносить никакого эффекта.
Диета с диффузным атрофическим гастритом
 Диагноз диффузной формы заболевания в большинстве случаев означает, что серьезных дистрофических проблем в желудке пока нет. Это своего рода переходная форма, когда повреждения слизистой оболочки все еще поверхностны, однако локальные участки дегенерации железистых тканей уже наблюдаются. Симптомы расстройства секреторной функции железистых клеток на этом этапе уже очевидны.
Диагноз диффузной формы заболевания в большинстве случаев означает, что серьезных дистрофических проблем в желудке пока нет. Это своего рода переходная форма, когда повреждения слизистой оболочки все еще поверхностны, однако локальные участки дегенерации железистых тканей уже наблюдаются. Симптомы расстройства секреторной функции железистых клеток на этом этапе уже очевидны.
Рекомендуемая диета — это стол № 2. Она активирует функцию желез. Блюда готовятся обязательно с помощью варки, тушения или печения, но не должны быть обжарены. Не используйте слишком холодные продукты, а также продукты с грубой текстурой (крупнозернистые).
Пищевая диета № 2 может быть весьма разнообразной, с использованием мяса и рыбных продуктов. Допускаются молочные продукты, мучные изделия. Яйца готовят в виде паровых омлетов или варят.
Обязательно вводите в рацион достаточное количество овощей и фруктов.
Диета при атрофическом гастрите с пониженной кислотностью
 Сниженная кислотность появляется в результате атрофических процессов в слизистых тканях желудка. Степень ущерба может зависеть от того, насколько велика площадь поврежденной области. Железистые клетки постепенно теряют способность производить кислоту, которая помогает пищевому продукту обрабатываться и перевариваться. Кроме того, уменьшается выработка слизи, а также ферментов, из-за которых происходит процесс усвоения питательных веществ.
Сниженная кислотность появляется в результате атрофических процессов в слизистых тканях желудка. Степень ущерба может зависеть от того, насколько велика площадь поврежденной области. Железистые клетки постепенно теряют способность производить кислоту, которая помогает пищевому продукту обрабатываться и перевариваться. Кроме того, уменьшается выработка слизи, а также ферментов, из-за которых происходит процесс усвоения питательных веществ.
Изменение диеты, является самым важным этапом в лечении гастрита с низкой кислотностью. Диета должна включать продукты, которые стимулируют производство желудочного сока. Среди таких продуктов — постное мясо, рыба, свежевыжатые соки, фруктовые и овощные блюда. Запрещенные блюда, которые могут вызвать процессы ферментации в пищеварительном тракте: свежая выпечка, цельное молоко и т. д. Пища должна быть разнообразной, но переедание следует категорически исключить: пациенты с атрофическим гастритом едят дробно, то есть часто небольшими порциями. Это позволяет не обременять желудок.
Диета при атрофическим гастрите с повышенной кислотностью
 Развитие атрофического гастрита с высокой кислотностью напрямую связано с питанием, то есть эта патология появляется на фоне недоедания. Это означает, что в первую очередь пациент должен внести коррективы в свое меню.
Развитие атрофического гастрита с высокой кислотностью напрямую связано с питанием, то есть эта патология появляется на фоне недоедания. Это означает, что в первую очередь пациент должен внести коррективы в свое меню.
На самом деле, при любом типе гастрита исключается пряная пища, жаренная и жирная. Не забывайте о вредных привычках, которые также должны быть исключены — курение и употребление алкоголя.
Принимайте пищу, по крайней мере пять раз в течение дня. При обострении процесса диеты придерживаются не менее 3-х месяцев.
Исключить из рациона кислотообразующие продукты: грибы, редис, жирное мясо, жареные блюда, цитрусовые, виноград, сода, кофе, черный хлеб, специи, лук, чеснок, горчица. Нельзя позволять еде оставаться в желудке в течение длительного времени: по этой причине исключаются горячая, холодная и тяжелая пища.
Рекомендуется использовать обезжиренное свежее молоко. Сырые фрукты лучше заменить вареными или приготовленными на пару, а также картофельным пюре или компотами. Приветствуются каши из риса, манго, овсянка. Все продукты предпочтительно измельчать, например, в блендере.
Диета при атрофическом гастрите с нормальной кислотностью
 Пациенты с нормальной кислотностью желудочного сока питаются по принципу течения заболевания: с обострениями, диета становится более жесткой, а в периоды ремиссии — ослабляется.
Пациенты с нормальной кислотностью желудочного сока питаются по принципу течения заболевания: с обострениями, диета становится более жесткой, а в периоды ремиссии — ослабляется.
Когда болезнь ухудшается, рекомендуется употреблять в основном так называемые «слизистые» первые блюда, приготовленные с добавлением риса, крупы ячменя. Разрешается есть овсянку на молоке или воде. Прием пищи небольшими дозами, но довольно часто.
Если преобладает жидкий стул, рекомендуется пить свежевыжатые соки из граната, сердолика, черники, черной смородины, груши.
При постоянном запоре акцент делается на использовании соков из моркови, абрикосов, свеклы с добавлением пюре из овощей. Также рекомендуется использовать кисломолочные продукты (свежие).
Нельзя есть сладости, лакомства. Рекомендуется пить зеленый чай в промежутках между приемами пищи (но не во время еды).
Диета при антральном атрофическом гастрите
 Чаще всего в таких случаях назначают Стол № 1а, особенно с выраженным болевым синдромом. Эта диета должна соблюдаться 10-12 дней. Цель состоит в том, чтобы уменьшить раздражение и рефлекторную возбудимость слизистых тканей желудка. Пища разрешена измельченная до состояния пюре. Как правило, большая часть диеты состоит из размолотых злаков, кремовых супов и блюд на основе молочных продуктов — творога, йогуртов, пудингов.
Чаще всего в таких случаях назначают Стол № 1а, особенно с выраженным болевым синдромом. Эта диета должна соблюдаться 10-12 дней. Цель состоит в том, чтобы уменьшить раздражение и рефлекторную возбудимость слизистых тканей желудка. Пища разрешена измельченная до состояния пюре. Как правило, большая часть диеты состоит из размолотых злаков, кремовых супов и блюд на основе молочных продуктов — творога, йогуртов, пудингов.
После диеты № 1а пациент переходит на диету №1, что помогает восстановить поврежденную слизистую оболочку. Это относительно расширенный вариант питания, целью которого является нормализация секреции и подвижности пищеварительной системы. Не рекомендуются блюда с высоким содержанием клетчатки, поэтому все овощи и фрукты подаются только в обработанной форме (вареные, печеные, желе, но не сырые).
Диета при атрофическом гиперпластическом гастрите
 Атрофический гипертрофический гастрит сопровождается появлением образований на поверхности слизистой оболочки желудка — это могут быть кистозные или полипозные поражения. Причиной возникновения болезни считаются такие факторы, как употребление алкоголя, неестественные синтетические продукты, аллергические реакции на продукты.
Атрофический гипертрофический гастрит сопровождается появлением образований на поверхности слизистой оболочки желудка — это могут быть кистозные или полипозные поражения. Причиной возникновения болезни считаются такие факторы, как употребление алкоголя, неестественные синтетические продукты, аллергические реакции на продукты.
Диетологи рекомендуют диетическое питание, за исключением рациона продуктов, которые раздражают внутренние стенки желудка. Это все жирные продукты, соленые огурцы, кексы и мука, кислые и острые продукты, сырые фрукты и овощи. Также необходимо отказаться от сигарет и спиртных напитков.
Меню на неделю
Первый день (понедельник)
- 1 Завтрак — манная каша, вареное яйцо, чай с шиповником;
- 2 завтрак — яблочный суфле;
- Обед — суп из вермишели, вареный бекон со сметаной, абрикосовое желе;
- Полдник — печенье, чай;
- Ужин — творог с йогуртом;
- Перед сном — стакан молока.
Второй день (вторник)
- 1 завтрак — каша с яблоком и корицей, чай;
- 2 завтрак — ломтик домашнего сыра;
- Обед — суп с фрикадельками, картофельно-мясное пюре, морковный сок;
- Полдник — половина яблока, запеченная с творогом;
- Ужин — творог со сметаной, чай с медом;
- Перед сном – стакан молока.
Третий день (среда)
- 1 завтрак — рисовая запеканка, зеленый чай;
- 2 завтрак — черника с медом;
- Обед — куриный суп, лапша с мясом, компот из ягод;
- Полдник — пюре;
- Ужин — кусок вареной рыбы, желе;
- Перед сном – стакан молока.
Четвертый день (четверг)
- 1 завтрак — вермишель с сыром, какао;
- 2 завтрак — яблочный пудинг;
- Ужин — рисовый суп, гречневые котлеты с картофелем, компот;
- Полдник — мармелад, зеленый чай;
- Ужин — запеканка из картофеля и рыбы, чай;
- Перед сном – стакан молока.
Пятый день (пятница)
- 1 завтрак — порция ленивых вареников со сметаной, чаем;
- 2 завтрак — ягодный мусс;
- Обед — суп из свежей капусты, парная куриная котлета, чай со смородиной;
- Полдник — салат из моркови и яблока со сметаной;
- Ужин — молочная колбаса с рисом, чай;
- Перед сном — чай с медом.
Шестой день (суббота)
- 1 завтрак — омлет, чай с печеньем
- 2 завтрак — пюре из персика
- Ужин — суп из капусты и моркови, картофельные котлеты с мясным соусом, компот
- Полдник — зефир, какао
- Ужин — кусок отварного языка с картофелем, компотом
- Перед сном – стакан молока.
Седьмой день (воскресенье)
- 1 завтрак — сырная запеканка, чай;
- 2 завтрак — банановый мусс;
- Обед — рыбный бульон, запеченная куриная грудка с пюре из цветной капусты, чай;
- Послеобеденный чай — желе с бисквитом;
- Ужин — фрикадельки с рисом, клубничный чай;
- Перед сном — стакан молоко.
Что можно есть при атрофическом гастрите
- Хлеб и мучные изделия: пшеничный хлеб (I или II сорт), в виде крекеров или сухарей, сухие бисквиты. Не более 2 раз в неделю — пироги с рисом, яблоком, творогом или мясной начинкой в охлажденном виде.
- Супы на воде, на слабом бульоне из рыбных продуктов, овощей или с низким содержанием жира, с добавлением злаков, фрикаделек, картофеля. Овощные супы без добавления солений и маринованных продуктов, суп-пюре, сливочный суп.
- Мясные продукты: диетические колбасы, белое мясо без кожи и жирового слоя, язык, паштеты.
- Морская рыба с минимальным количеством жира.
- Молочные продукты — свежий йогурт, творог, домашний сыр, небольшое количество сметаны, сливок и свежего обезжиренного молока.
- Растительные масла.
- Яйца в виде парового омлета или вареные.
- Овощные блюда из тыквы, картофеля, капусты, цуккини, помидоров, свеклы, моркови. Рагу, картофельное пюре, паровые или печеные котлеты из овощей.
- Зерновые блюда на бульоне, воде, молоке (разбавляют водой). Каши, пудинги, блины и котлеты, плов.
- Холодец, осетровая икра.
- Фруктово-ягодные и фруктовые блюда: в пюре или запеченной форме, а также желе, коктейли, муссы, кисель, компот, джемы, мармелад, мед.
- Чай из фруктов дикой розы (каркаде), свежевыжатых соков (разбавленные водой), чай с молоком, какао.
- Зелень (укроп, кориандр, петрушка).
Что нельзя употреблять при атрофическом гастрите
- Свежеиспеченный хлеб, свежая выпечка, булочки, пирожные, кремовый торт.
- Супы из гороха, фасоли. Окрошка, рассольник, жирные блюда, борщ.
- Мясные продукты: копченая продукция, консервы (тушеные, консервированные).
- Жирная рыба, рыба с костями, рыбные консервы, соленая и копченая рыба.
- Молочные продукты: продукты с высоким содержанием жира, неразбавленное молоко.
- Маргарин, животные жиры.
- Сырые овощи, редис, чеснок и лук, грибы, соленые огурцы и маринады, маринованные овощи.
- Бобовые культуры.
- Кетчуп, майонез, соусы, уксус.
- Мороженое, шоколад, продукты со сливками, орехи.
- Газированные напитки, квас, виноградный сок, алкоголь.
Предлагаемое диетическое питание на первый взгляд может показаться довольно строгим, однако, это не совсем так. Многие пациенты в конечном итоге настолько привыкают к новым принципам питания, что больше не хотят возвращаться к употреблению жирных и копченых продуктов. Действительно, многие из тонкостей этой диеты основаны на принципах нормального здорового питания — исключения вредных продуктов, максимум полезных и легко усваиваемых продуктов. Вот почему диета при атрофическом гастрите помогает не только восстановить слизистую оболочку пищеварительной системы, но и благотворно влияет на весь организм.
Диетические рецепты блюд при атрофическом гастрите
Что интересного и вкусного можно приготовить для пациента, чтобы разнообразить скучное и однообразное меню? Предоставляем вашему вниманию небольшой выбор вкусных и полезных блюд.
 Воздушные паровые котлеты
Воздушные паровые котлеты
Состав: 1 кг картофеля, 0,5 кг вареной цветной капусты, 1 морковь, один лук, одно яйцо, сухари, соль.
Отварную капусту разрезать на кубики, добавить подсолнечное масло с измельченным луком и морковью. Сделать картофельное пюре, смешать его с капустой, добавить яйцо и панировочные сухари. Из полученного «фарша» сделать котлеты, посыпать панировочными сухарями и готовить на пару.
 Нежное желе
Нежное желе
Состав: немного ванильного сахара, 2 ст. ложки какао, сахар, два яичных желтка, стакан варенья, 600 мл сметаны, 3 ст. ложки желатина, 3 стакана воды, немного лимонного сока.
1) Первый слой. Желатин высыпать в прохладную воду, оставить до набухания, после чего немного нагреть. Взбить желтки со ½ стакана сахара до блеска, добавить немного лимонного сока, ванилина или ванильного сахара, смешать. Добавить 200 мл сметаны и стакан желатина, перемешать. Смесь положить в холодильник до замерзания.
2) Второй слой. Смешать 200 мл сметаны с сахаром (1-2 столовые ложки), добавить стакан измельченного варенья, стакан желатина, перемешать. Вылить смесь в уже замороженное желе, и снова в холодильник.
3) Последний слой. 200 мл сметаны + ½ ст. сахара + какао + добавить оставшийся желатин, перемешать. Смесь добавить к застывшим двум слоям желе в виде третьего слоя и поместить в холодильник, пока полностью не затвердеет. Перед едой нарезать порциями.
 Паштет из баклажанов
Паштет из баклажанов
Состав: баклажаны, 2 луковицы, 2 яйца (вареные), соль и перец, растительное масло (около 40 г).
Баклажаны испечь цельными. После того, как баклажан готов, удалить середину ложкой, кожицу тоже удалить. Лук немного обжарить на сковороде. В блендере смешать баклажаны, вареные яйца, лук. Соль и перец по вкусу. Паштет готов — можно мазать на тост.
Диета при антральном гастрите, рекомендации гастроэнтеролога
По статистике одними из самых распространённых недугов являются заболевания желудка. Число больных с каждым годом увеличивается, а диагноз « антральный гастрит» становится настоящим бичом 21 века.
Лечением данного заболевания – это привилегия гастроэнтеролога, только он способен правильно диагностировать патологию, определить степень болезни, очаг её поражения, назначить необходимое лечение с учётом индивидуальных особенностей каждого человека.
При несвоевременном обращении у больного вполне может развиться обострение или различного рода осложнения, и болезнь затянется на неопределённый период.
Правильная диета при антральном гастрите — это необходимая мера, которая входит в целый комплекс оздоровительного процесса, от её соблюдения зависит эффективность всей терапии.
Что такое антральный гастрит, причины и симптомы
Локализация воспаления локализуется в той части желудка, которая называется «антрум», отсюда и название формы. Она находится вблизи с 12 – перстным отростком.
Данный вид расстройства желудка специалисты относя т к группе В, то есть к поверхностному заболеванию слизистой оболочки желудка.
- Основной причиной болезни можно назвать бактерию Хеликобактер пилори, именно она, внедряясь в среду желудка, начинает его раздражать и вызывает эрозии на желудочных стенках;
- Отдельные случаи показывают, что болезненный процесс может стать следствием аутоиммунных нарушений;
- Ещё одна распространённая форма антрального гастрита связана с дегеративно- дистрофическим процессом, который провоцирует воспалительные процессы слизистой, приводя к множественным рубцам. Таким образом, ухудшается проход пищи из отдела желудка в двенадцатиперстную кишку, вызывая болевые ощущения.

Симптоматика такого вида болезни приносит множество больному множество неудобств и значительно ухудшает качество жизни. Для того, чтобы устранить дискомфорт в ЖКТ, следует найти причину и устранить её как можно раньше.
Чаще всего ею являются болезнетворные микроорганизмы, активизирующиеся и начинающие разрушать структуру тканей. Однако антральная форма гастрита лечится намного быстрее и проще, чем более сложные виды заболевания. В данном случае у больного нет эрозий, вылечивание которых требует более длительного срока.
Беспокойство обычно выражается болями в животе, расстройством стула, вздутием, тошнотой и рвотой. Может повыситься кислотность желудочного сока и появиться диспепсия.
Для того, чтобы подавлять распространение и активность вредных бактерий, используются антибиотики, а для понижения кислотности и снижения выработки соляной кислоты в соке желудка используются антациды и антисекреторного свойства. При болях показаны болеутоляющие лекарства.

Среди комплексных мер по устранению болезненных симптомов, немаловажная роль отдаётся специальной диете, без которой невозможно устранить причины болезни и тем более снять боль.
Диета при антральном гастрите
Прежде чем, мы остановимся подробно на тех продуктах, которые разрешены при гастрите, остановимся на том , какие правила необходимо выполнять во время приёма пищи:
- Нельзя во время болезни заглатывать куски еды, не прожевав их как следует. Пережёвывание пищи является очень важным моментом в процессе её приёма. Каждый кусочек следует тщательным образом пережёвывать, 20 раз минимум;
- Во время еды следует откинуть все мрачные мысли и совершать приём пищи в хорошем настроении;
- Витаминные комплексы, с входящими в них группами РР, С, В6 нужно принимать дополнительно к ежедневному рациону;
- На протяжение дня разрешается пить много воды, приветствуется минеральная негазированная вода типа Боржоми;
- Как вспомогательные средства при терапевтическом лечении рекомендованы травяные настои, чаи, овощные свежие соки, например: капустный, картофельный. Семена льна утоляют боли, а различные фито сборы благоприятно сказываются на всей системе пищеварения.

Диета на период обострений
Рекомендуется употреблять в пищу блюда в виде каш, пюре или жидком состоянии. Употребляемые углеводы, входящие в продукты во время антрального обострения, должны быть сведены к минимальным показателям. Есть необходимо несколько раз в день небольшими порциями, общее количество трапез от 5 до 6 раз в день. За три часа приём пищи следует прекратить.
Среди продуктов, из которых будут приготовлены блюда, не должно быть таких, которые способны стать раздражителями желудка и возбудителями секреторной функции.
- Следует употреблять жидкие каши и манной, перловой и рисовой крупы на воде или не жирном молоке, в которые можно положить небольшой кусочек сливочного масла или не жирных сливок;
- Можно сделать мясные пюре образные блюда из нежирных сортов мяса птицы, кролика, говядины. Для этого следует отварить кусок и затем как следует его перетереть, добавив сливки или масло;
- Разрешено также побаловать себя молоком, сливками, творожной массой в небольшом количестве. В творог, каши можно добавить немного мёду, сахару, фруктов, или фруктового желе;
- Среди диетических продуктов в период обострения могут быть и блюда из куриных или перепелиных яиц, последние в предпочтении. Яйца готовятся исключительно на пару в виде омлета или отвариваются. Хорошо, если на данном этапе времени вы воспользуетесь домашней продукцией;
- Кисель из овсяных хлопьев – очень полезен при любом виде гастрита, он снимает воспаление, обволакивает и заживляет повреждённые стенки органа.
Основное условие в приготовлении и употреблении пищи при обострении является снижение нагрузки на органы пищеварительного тракта. Еда принимается только жидкая и маленькими порциями.

Во время приступа любая еда запрещена, при ухудшении состояния следует пить только воду и как следует очистить желудок от остатков пищи. Иногда врачи рекомендуют посидеть на такой диете несколько дней.
При повышенной кислотности
Многие люди очень любят хлеб, выпечку и другие изделия из теста. В данном случае, воздержание от этих раздражителей буде наилучшим выходом.
- Хлеб есть только выпеченный вчера, выпечка из несдобного теста разрешена лишь раз в неделю, можно отварить макароны и вермишель;
- Крупяные продукты: невязкие каши из овсяной, гречневой или манной крупы;
- Супы с крупами на нежирном мясе с овощами, лучше всего в протёртом состоянии;
- В качестве вторых блюд: на пару приготовленная рыба, язык, мясо. Одно условие – всё это не жирное и хорошо пропаренное. Гарниры из овощей в виде пюре.

При пониженной кислотности
- Рекомендован посушенный хлеб, мука только высшего сорта;
- Супы не должны готовиться из резких и кислых ингредиентов, типа квашеной капусты, солёных огурцов, поэтому все рассольники или борщи с томатом отменяются;
- Со вторыми блюдами заметно послабление: можно блинчики, даже жареное мясо в небольшом количестве, язык, сосиски, нежирная рыбная продукция, тушёные овощи;
- Кисломолочные продукты не перекисшие, кофе с молоком или сливками.

Диета при хроническом антральном гастрите
Если больному уже диагностируется хроническая форма, ему, в принципе, не запрещается полноценно питаться, следует лишь оградить свой желудок от грубой еды, к которой относятся все: острые, жирные, жареные и богатые грубой клетчаткой продукты.
По возможности продукты любого вида не пережаривать, а готовить их на пару, тушить, варить или подвергать любой термообработке.
Жареная еда лишь усугубляет состояние травмированного желудка и может спровоцировать приступ обострения.
Какие продукты категорически запрещены при антральном гастрите
Всем пациентам в кабинете у врача подробно рассказывается о правилах своего поведения во время лечебного процесса. Их следует придерживаться обязательно, иначе медикаменты или иные средства, употребляемые при лечении, будут лишь тратой сил, времени и денег.
Вот список тех запрещённых продуктов, способных свести все усилия на «нет»:
- Кислые фрукты, ягоды и соки из них, а также сырые овощи, при употреблении которых значительно повышается уровень кислоты в желудочной секреции, а значит, болезнь выходит из-под контроля;
- Жирное мясо: свинина, баранина, молоко с большим содержанием жира, твёрдые сорта сыра. Вся эта еда трудно перевариваемая, и израненному желудку она ничего кроме вреда не принесёт;
- Острые и кислые специи, соусы, к которым ,прежде всего, относится майонез, кетчуп, должны быть забыты и заменены на обезжиренную сметану, сливки, йогурт;
- Алкоголь является главным врагом желудка и всех внутренних органов и систем. Следует навсегда забыть о спиртных напитках и табаке;
- К запрещённым блюдам также относятся: копчёное мясо и рыба, консервированные продукты и маринады, сало, селёдка, кофе и сильно заваренный чай, дрожжевое тесто, шоколад, пиво, квас.

Народные средства в борьбе с антральным гастритом
Попробуйте полечиться народными средствами, которые применялись нашими предками и благополучно лечили их от многих недугов, в том числе и боли в желудке. Предлагаем несколько рецептов нетрадиционной медицины.
- Картофельный сок отлично снимает болевой синдром, если выпивать его свежевыжатым натощак, за 60 минут до завтрака. Курс длится 10 дней, затем делается перерыв и вновь возобновляется лечение. Пит сок необходимо сразу после выжимания в количестве половины стакана за один раз. Рекомендуется после принятия немного полежать для лучшего усвоения;
- Семена льна прекрасное средство для лечения всех внутренних систем и иммунитета. Возьмите 20 г семечек и измельчите их до однородной массы, затем варите в стакане воды 5 минут. Остудите, процедите и пейте по столовой ложке до приёма пищи;
- Алоэ – эффективное профилактическое средство, помогающее при боли в желудке. Трёхлетнее растение используется для приготовления сока. Достаточно всего 5 г за полчаса до еды. Продолжительность курса от 1 до 2 месяцев;
- Болотный аир помогает устранить симптомы болезни, если взять его корни в количестве 3-4 г и залить в термосе кипятком (250 мл), настоять полчаса и пить по половинке стакана перед завтраком и ужином;
- Капустный сок – отличное средство против гастрита. Выжмите сок из половины кочана и принимайте по четверти стакана ежедневно. Надо сказать, что сок не может долго храниться, даже в холодильнике, поэтому рекомендуется пить его только свежевыжатым;
- Корни лопуха. Настой делается следующим образом: две чайные ложки заливаются литром крутого кипятка и оставляются под крышкой для настаивания. Через 12 часов настой готов и можно его пить по 1-2 столовые ложки. Курс два дня, поэтому промежутки между приёмами лекарства небольшие;
- Чаи из ромашки, бузины, мяты, тысячелистника, очень хорошо снимают неприятные ощущения в области желудка, их можно пить вместо чая. Перед употреблением посоветуйтесь с врачом, так как некоторые компоненты способны вызвать аллергическую реакцию.
Диета – это основное, что необходимо учитывать при лечении антрального гастрита. Придерживаться правильного рациона – это значит ускорить выздоровление и устранить раздражающие факторы. Кроме того, правильно питаясь, вы незаметно для себя повышаете иммунные свойства организма, а значит, обеспечиваете свои внутренние органы необходимым потенциалом в борьбе с заболеваниями.
